Вульвовагинальный кандидоз – распространённое, нередко инфекционное заболевание, встречающееся у женщин разных возрастов. Чаще всего диагностируется эта болезнь у молодых девушек и женщин детородного возраста. Иначе это заболевание может назваться молочницей, вувольвагинальным микозом, генитальным грибком. Подобная патология очень широко распространена, диагностируется примерно у 45% женщин. Сложности в лечении возникают по причине того, что такое заболевание склонно к рецидивам и хроническому течению. Такая картина складывается ввиду первопричины молочницы. Возбудителями болезни выступают дрожжеподобные патогенные грибки, постоянно присутствующие в разном количестве в организме. Их насчитывается более 100 разнообразных видов, потому важно грамотно подходить к подбору лекарства, чтоб был эффект. В обычное время грибки Кандида не проявляют агрессивности и чрезмерной активности, подавляются полезной микрофлорой. Но если создаются благоприятные условия, колонии грибка начинают спешно разрастаться, поражать поверхности слизистых оболочек, внутренние органы, кожу. Заболевание, оставленное без лечения, способно быстро перейти в тяжёлую и хроническую форму, повлечь массу неприятных последствий.
Симптоматика разных форм грибковой болезни
Различают вульвовагинальный кандидоз трёх основных форм. Лёгкая форма начинается резко, базовые симптомы очень выражены, но под воздействием лекарственных препаратов болезнь сходит на нет достаточно быстро. Острая форма молочницы случается в те моменты, когда инфекция никак не реагирует на лечение. Могут добавиться некоторые дополнительные симптомы. Хроническая форма генитального грибка диагностируется в тех случаях, когда заболевание постоянно возвращается (более четырёх раз за один год), симптомы его значительно выражены, терапия не даёт полноценного результата. Подобная картина отмечается примерно у 5% всех больных кандидозной патологией.
Типичная симптоматика
Очаги заражения фиксируются в области интимной области. Поражаются слизистые оболочки, влагалище, вульва, органы мочеполовой системы. Симптомы отличаются тем, что они ярко выражены, нарастают с ходом течения заболевания. В редких случаях болезнь может иметь так называемую скрытую форму, когда внешних признаков не видно, а диагноз ставится пациентке случайно после планового осмотра.
Сопровождать кандидоз вульвы и вагины могут следующие симптомы:
- болезненность во время секса и при мочеиспускании;
- количество мочи может изменяться;
- позывы в туалет становятся частыми либо же отмечается продолжительная задержка мочи;
- в области половых органов присутствуют зуд, резь, неприятное жжение;
- часто зуд становится просто нестерпимым, не стихает ни днём, ни в ночное время суток;
- поверхность слизистых оболочек выглядит отёчной, покрасневшей, нездоровой;
- могут присутствовать серо-белые налёты, нередко довольно густые, полупрозрачные плёнки на поверхности слизистых;
- налёты, и плёнки очень тяжело счищаются даже шпателем, возникают быстро вновь;
- в ряде случаев отмечаются сухость, расчёсы, на фоне которых формируются болезненные трещинки, язвочки;
- при острой форме заболевания возникают специфические высыпания (прыщики, небольшие волдыри);
- вульвовагинальный кандидоз сопровождается характерными выделениями из половых органов; они представляют собой белесые хлопья, творожистого типа комочки, неприятную слизь; выделения нередко остаются на гигиенических прокладках или нижнем белье; иногда имеют неприятный кисловатый запах.
Как правило, признаки грибковой патологии особенно заметно проявляются до или после менструаций, а также во время беременности. Они усиливаются в вечернее и ночное время суток, после приёма тёплого душа либо ванны. Обостряется состояние после интимной близости, продолжительной ходьбы или после занятий спортом.
Что провоцирует развитие болезненного состояния
Первопричиной возникновения молочницы являются грибки, проявляющие агрессивную активность. Спровоцировать подобное могут разнообразные внешние и внутренние факторы. Несмотря на то что мужчины не столь часто сталкиваются с явными проявлениями кандидоза, они могут выступать носителями активных грибков. После незащищенного полового контакта происходит инфицирование, и затем женщина сталкивается с развитием заболевания у себя. Заразиться также можно через предметы личной гигиены. В период беременности, если патология никак не лечится, не корректируется состояние, возникает угроза инфицирования новорождённого.
Распространённые причины
- Продолжительный приём гормональных и стероидных препаратов, антибиотиков, прочих сильнодействующих лекарственных средств, которые воздействуют на внутренние системы организма и на иммунитет.
- Регулярное ношение тесного, синтетического белья.
- Чересчур активное использование тампонов, ароматизированных гигиенических ежедневных прокладок.
- Применение неподходящих средств для личной гигиены, которые нарушают баланс микрофлоры в интимной области.
- Купание в местах, не подходящих для подобных действий (загрязнённые озёра, водоёмы, реки). Продолжительное ношение мокрого или влажного белья (купальника). Использование чужих полотенец или нижнего белья.
- Существует некоторый риск заражения при посещении мест общественного пользования (туалеты, сауны и бани, бассейны).
- Изменения гормонального фона.
- Вульвовагинальный кандидоз нередко возникает на фоне иммунных заболеваний, угнетённого иммунитета. Причиной могут стать и иного рода болезни, например, инфекционные, хронические, эндокринные. Продолжительные воспалительные процессы, изнашивающие иммунную систему, также пагубно влияют на самочувствие.
- Незащищенный секс, постоянная смена половых партнёров, использование оральных контрацептивов, которые подобраны неудачным образом или самостоятельно.
- Злоупотребление противогрибковыми средствами и препаратами для лечения молочницы. Риск увеличивается при несоблюдении правил приёма и при не доведении лечебного курса до конца.
- Беременность, постменопауза.
- Травмы мочеполовых органов.
- Заболевания мочеполовой системы.
Увеличить риск развития грибковой патологии могут регулярные и сильные стрессовые воздействия, депрессивные состояния, неправильная диета и голодание, недостаток витаминов и минеральных микроэлементов в организме.
Риски и осложнения
При продолжительном игнорировании симптомов и общего состояния увеличиваются риски осложнений. При этом возникает не только угроза перехода кандидоза в хроническую и вялотекущую форму, которая постоянно будет сопровождать женщину.
Основными осложнениями являются:
- Сложности в зачатии и вынашивании ребёнка. В тяжёлых случаях возможно бесплодие.
- Распространение спор дрожжеподобных грибков на все органы и системы, инфицирование всего организма.
- Развитие на фоне молочницы прочих заболеваний мочеполовой системы, инфекций тазовой области, провоцирование постоянных воспалительных процессов.
- Хориоамнионит.
- Преждевременные роды и разрыв плодных оболочек раньше срока в ситуации, если заболевание сопровождает беременность. А также роды могут быть крайне сложными и травмоопасными для женщины, увеличивается риск передачи заболевания ребёнку.
- Стеноз влагалища.
Варианты терапии
План методов лечения разрабатывается индивидуально. Лечение основывается на результатах диагностики, которая включает в себя осмотр и опрос больной, процедуры и необходимые анализы. При подборе препаратов и способов терапии учитываются жалобы, наличие дополнительных заболеваний и возможных аллергических реакций, общее состояние здоровья. Немаловажную роль играют данные о женской микрофлоре и том, какой из подвидов вредоносных дрожжеподобных грибков активен. Когда заболевание кандидозного типа отмечается у беременных женщин, только профессиональный врач может точно решить, какие способы коррекции применять. Из-за всех подобных нюансов осуществлять самостоятельное лечение и выбор средств против молочницы не следует. В противном случае ситуацию можно лишь усугубить, не получив никакого положительного эффекта.
Лекарственные средства
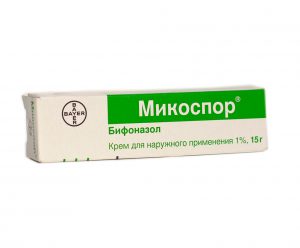
Вульвовагинит лечится с помощью противогрибковых препаратов (например, Нистатин), средств имидазола (Бифоназол, Флуконазол, Ламизил), различными медикаментозными средствами местного использования (Декамин, Бетадин). Могут применяться йодовые препараты и комбинированные лекарственные средства (например, Пимафукорт).
Терапия медикаментозными препаратами составляется на основе общей картины болезни, учитывается форма грибковой патологии. Для хронического типа кандидоза рекомендуется применять наряду с иными средствами лекарства азолового ряда. Острый и лёгкий вульвовагинальный кандидоз устраняется с помощью средств наружного (мази, кремы, растворы для подмывания и компрессов) и внутреннего применения — свечами и таблетками.
Особенно часто назначаются пациенткам следующие лекарства:
- Итраконазол.
- Бутоконазол.
- Флуконазол.
- Миконазол и другие.
Немедикаментозные варианты коррекции
Наряду с медикаментозными средствами, может применяться и народная медицина. Она основывается на подборе наиболее эффективных гинекологических сборов, лекарственных цветов и трав. Полезным может быть использование содовых растворов.
Народная медицина выступает так называемой поддерживающей терапией. С помощью отваров и настоев осуществляется подмывание, делаются компрессы, примочки, марлевые тампоны, спринцевание. Однако применение подобных средств должно осуществляться исключительно по предписанию медицинского специалиста. Важно внимательно следить за самочувствием, чтоб не возникло неприятной аллергической реакции на травы.
Дополнительные советы
Эффективность лечения будет зависеть не только исключительно от правильного подбора нужных средств. Важны коррекция жизни, лечение сопутствующих заболеваний, точное выявление причин, провоцирующих вспышки грибковой патологии.
Рекомендуется придерживаться следующих правил:
- изменить рацион, убирая из меню по максимуму сладкие, углеводные продукты;
- воздержаться от приёма антибиотиков и прочих сильнодействующих средств, особенно подавляющих активность иммунной системы;
- укрепить иммунитет с помощью закаливания, водных процедур, спорта, активных добавок и витаминов;
- отказаться от половых контактов во время лечения, от незащищенного секса в иное время;
- исключить употребление алкоголя, избавиться от вредных привычек;
- минимизировать стрессы в жизни, улучшить режим дня;
- отказаться от оральных контрацептивов, содержащих эстроген;
- изменить свой гардероб, отказаться от синтетического нижнего белья;
- улучшить ежедневную интимную гигиену, воздержаться от использования непроверенных средств;
- своевременно лечить любые болезни, воспалительные процессы, поддерживать общее самочувствие в норме;
- избегать перегрева и переохлаждений, любых негативных воздействий на иммунную систему.
Немаловажным будет и осуществление профилактических мер, которые предотвратят рецидивы данной грибковой патологии. Они основываются на указанных выше дополнительных советах. Кроме этого, проконсультировавшись с врачом, можно осуществлять время от времени профилактический приём специальных лекарственных препаратов.